- Tổng quan
- Nội dung
- VB gốc
- Tiếng Anh
- Hiệu lực
- VB liên quan
- Lược đồ
-
Nội dung hợp nhất
Tính năng này chỉ có tại LuatVietnam.vn. Nội dung hợp nhất tổng hợp lại tất cả các quy định còn hiệu lực của văn bản gốc và các văn bản sửa đổi, bổ sung, đính chính... trên một trang. Việc hợp nhất văn bản gốc và những văn bản, Thông tư, Nghị định hướng dẫn khác không làm thay đổi thứ tự điều khoản, nội dung.
Khách hàng chỉ cần xem Nội dung hợp nhất là có thể nắm bắt toàn bộ quy định hiện hành đang áp dụng, cho dù văn bản gốc đã qua nhiều lần chỉnh sửa, bổ sung.
- Tải về
Quyết định 1154/QĐ-BYT 2024 tài liệu chuyên môn Hướng dẫn sàng lọc, chẩn đoán và xử trí tăng huyết áp ở phụ nữ mang thai
| Cơ quan ban hành: | Bộ Y tế |
Số công báo:
Số công báo là mã số ấn phẩm được đăng chính thức trên ấn phẩm thông tin của Nhà nước. Mã số này do Chính phủ thống nhất quản lý.
|
Đang cập nhật |
| Số hiệu: | 1154/QĐ-BYT | Ngày đăng công báo: | Đang cập nhật |
| Loại văn bản: | Quyết định | Người ký: | Trần Văn Thuấn |
| Trích yếu: | Về việc ban hành tài liệu chuyên môn "Hướng dẫn sàng lọc, chẩn đoán và xử trí tăng huyết áp ở phụ nữ mang thai, tiền sản giật và sản giật" | ||
|
Ngày ban hành:
Ngày ban hành là ngày, tháng, năm văn bản được thông qua hoặc ký ban hành.
|
04/05/2024 |
Ngày hết hiệu lực:
Ngày hết hiệu lực là ngày, tháng, năm văn bản chính thức không còn hiệu lực (áp dụng).
|
Đang cập nhật |
|
Áp dụng:
Ngày áp dụng là ngày, tháng, năm văn bản chính thức có hiệu lực (áp dụng).
|
Đã biết
|
Tình trạng hiệu lực:
Cho biết trạng thái hiệu lực của văn bản đang tra cứu: Chưa áp dụng, Còn hiệu lực, Hết hiệu lực, Hết hiệu lực 1 phần; Đã sửa đổi, Đính chính hay Không còn phù hợp,...
|
Đã biết
|
| Lĩnh vực: | Y tế-Sức khỏe | ||
TÓM TẮT QUYẾT ĐỊNH 1154/QĐ-BYT
Nội dung tóm tắt đang được cập nhật, Quý khách vui lòng quay lại sau!
Tải Quyết định 1154/QĐ-BYT
| BỘ Y TẾ Số: 1154/QĐ-BYT | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM Hà Nội, ngày 04 tháng 5 năm 2024 |
QUYẾT ĐỊNH
Về việc ban hành tài liệu chuyên môn
“Hướng dẫn sàng lọc, chẩn đoán và xử trí tăng huyết áp
ở phụ nữ mang thai, tiền sản giật và sản giật”
____________
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật khám bệnh, chữa bệnh số 15/2023/QH15;
Căn cứ Nghị định số 95/2022/NĐ-CP ngày 15 tháng 11 năm 2022 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Xét đề nghị của Vụ trưởng Vụ Sức khỏe Bà mẹ - Trẻ em, Bộ Y tế.
QUYẾT ĐỊNH
Điều 1. Ban hành kèm theo Quyết định này tài liệu chuyên môn “Hướng dẫn sàng lọc, chẩn đoán và xử trí tăng huyết áp ở phụ nữ mang thai, tiền sản giật và sản giật”.
Điều 2. Tài liệu chuyên môn “Hướng dẫn sàng lọc, chẩn đoán và xử trí tăng huyết áp ở phụ nữ mang thai, tiền sản giật và sản giật” được áp dụng tại các cơ sở khám bệnh, chữa bệnh trong phạm vi toàn quốc.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký, ban hành và thay thế Quyết định số 1911/QĐ-BYT ngày 19 tháng 4 năm 2021 của Bộ trưởng Bộ Y tế về việc phê duyệt Hướng dẫn sàng lọc và điều trị dự phòng tiền sản giật.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Chánh thanh tra Bộ, Cục trưởng và Vụ trưởng các Cục/Vụ thuộc Bộ Y tế; Giám đốc các Bệnh viện, Viện có giường bệnh trực thuộc Bộ Y tế; Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương; Thủ trưởng Y tế các ngành và các cơ quan, đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
| Nơi nhận: | KT. BỘ TRƯỞNG |
HƯỚNG DẪN
SÀNG LỌC, CHẨN ĐOÁN VÀ XỬ TRÍ TĂNG HUYẾT ÁP
Ở PHỤ NỮ MANG THAI, TIỀN SẢN GIẬT VÀ SẢN GIẬT
Ban hành theo Quyết định số 1154/QĐ-BYT ngày 04 tháng 5 năm 2024
DANH SÁCH BAN SOẠN THẢO, TỔ BIÊN TẬP
(Ban hành kèm theo Quyết định số 3099/QĐ-BYT ngày 03 tháng 8 năm 2023
của Bộ trưởng Bộ Y tế)
I. Ban soạn thảo
| 1. | Ông Trần Đăng Khoa | Phó Vụ trưởng Vụ Sức khỏe Bà mẹ - Trẻ em, Trưởng ban; |
| 2. | Ông Trần Danh Cường | Giám đốc Bệnh viện Phụ Sản Trung ương, Thành viên; Phó Trưởng ban |
| 3. | Ông Phạm Thanh Hải | Phó Giám đốc Bệnh viện Từ Dũ, Thành viên; Phó Trưởng ban |
| 4. | Ông Nguyễn Trọng Khoa | Phó Cục trưởng Cục Quản lý Khám, chữa bệnh; Thành viên |
| 5. | Ông Huỳnh Nguyễn Khánh Trang | Trưởng khối Sản Bệnh viện Hùng Vương, Thành viên; |
| 6. | Bà Nguyễn Thị Thu Hà | Phó Giám đốc Bệnh viện Phụ sản Hà Nội, Thành viên; |
| 7. | Ông Nguyễn Vũ Quốc Huy | Hiệu trưởng Trường Đại học Y - Dược, Đại học Huế, Thành viên; |
| 8. | Ông Lê Văn Chi | Chủ tịch Hội đồng Trường Trường Đại học Y – Dược, Đại học Huế, Thành viên; |
| 9. | Ông Phan Hướng Dương | Phó Giám đốc Bệnh viện Nội tiết TW, Thành viên; |
| 10. | Ông Nguyễn Ngọc Quang | Phó Viện trưởng Viện Tim mạch - Bệnh viện Bạch Mai, Thành viên; |
II. Tổ Biên tập
| 1. | Bà Nghiêm Thị Xuân Hạnh | Chuyên viên chính Vụ Sức khỏe Bà mẹ - Trẻ em, Tổ trưởng; |
| 2. | Bà Phạm Hải Hà | Phó Trưởng khoa Sản bệnh lý Bệnh viện Phụ Sản Trung ương, Phó tổ trưởng; |
| 3. | Ông Hoàng Anh Tuấn | Chuyên viên Vụ Sức khỏe Bà mẹ - Trẻ em, Thành viên; |
| 4. | Bà Trương Lê Vân Ngọc | Trưởng phòng phòng Nghiệp vụ - Bảo vệ sức khỏe cán bộ Cục Quản lý Khám, chữa bệnh, Thành viên; |
| 5. | Ông Hà Huy Toan | Phó Trưởng phòng Kiểm soát bệnh không lây nhiễm Cục Y tế dự phòng, Thành viên; |
| 6. | Bà Trần Thị Thêu | Chuyên viên phòng Kiểm soát bệnh không lây nhiễm Cục Y tế dự phòng, Thành viên; |
| 7. | Bà Trịnh Nhựt Thư Hương | Trưởng khoa Chăm sóc trước sinh, Bệnh viện Từ Dũ, Thành viên; |
| 8. | Bà Nguyễn Thị Anh Phương | Phó khoa Sản bệnh Bệnh viện Hùng Vương, Thành viên; |
| 9. | Ông Đỗ Tuấn Đạt | Trưởng khoa A4 Bệnh viện Phụ sản Hà Nội, Thành viên; |
| 10. | Ông Hoàng Anh Tiến | Giảng viên Trường Đại học Y – Dược, Đại học Huế, Thành viên; |
| 11. | Bà Trương Thị Linh Giang | Giảng viên Trường Đại học Y – Dược, Đại học Huế, Thành viên; |
| 12. | Bà Vũ Thị Hiền Trinh | Trưởng khoa Nội tiết sinh sản Bệnh viện Nội tiết TW, Thành viên. |
DANH MỤC CÁC TỪ VIẾT TẮT VÀ THUẬT NGỮ
| Từ viết tắt | Tiếng Anh | Tiếng Việt |
| ACOG | American College of Obstetricians and Gynecologists | Hiệp hội Sản Phụ khoa Hoa Kỳ |
| BMI | Body mass index | Chỉ số khối cơ thể |
| FGR | Fetal Growth Restriction | Thai giới hạn tăng trưởng |
| FIGO | The International Federation of Gynecology and Obstetrics | Liên đoàn Sản phụ khoa quốc tế |
| FMF | Fetal Medicine Foundation | Hiệp hội Y khoa thai nhi thế giới |
| HA |
| Huyết áp |
| HATB |
| Huyết áp trung bình |
| HATT |
| Huyết áp tâm thu |
| HATTr |
| Huyết áp tâm trương |
| IUGR | Intrauterine Growth Restriction | Thai giới hạn tăng trưởng trong tử cung |
| ICU | Intensive Care Unit | Đơn vị Hồi sức tích cực |
| NICE | National Institute of Health and Care Excellence | Viện Chăm sóc sức khoẻ Quốc gia và Chất lượng điều trị (Vương quốc Anh) |
| PAPP-A | Pregnancy Associated Plasma Protein A | Protein huyết tương liên quan đến thai nghén A |
| PI | Pulsatility index | Chỉ số xung |
| PlGF | Placental Growth Factor | Yếu tố tăng trưởng rau thai |
| sFlt-1 | Soluble Fms-like tyrosine kinase-1 |
|
| SG |
| Sản giật |
| THA |
| Tăng huyết áp |
| TSG |
| Tiền sản giật |
| WHO | World Health Organization | Tổ chức Y tế Thế giới |
MỤC LỤC
1. ĐẠI CƯƠNG
2. CHẨN ĐOÁN VÀ XỬ TRÍ TĂNG HUYẾT ÁP ĐƠN THUẦN TRONG THAI KỲ
2.1. Chẩn đoán
2.2. Xử trí
2.3. Theo dõi sau sinh
3. CHẨN ĐOÁN VÀ XỬ TRÍ TIỀN SẢN GIẬT, TIỀN SẢN GIẬT TRÊN NGƯỜI TĂNG HUYẾT ÁP MẠN TÍNH
3.1. Chẩn đoán
3.2. Xử trí
3.3. Theo dõi sau sinh
4. CHẨN ĐOÁN VÀ XỬ TRÍ SẢN GIẬT
4.1. Chẩn đoán
4.2. Xử trí
4.3. Theo dõi sau sinh
5. CHẨN ĐOÁN VÀ XỬ TRÍ TĂNG HUYẾT ÁP MẠN TÍNH
5.1. Chẩn đoán
5.2. Xử trí
5.3. Theo dõi sau sinh
6. CHẨN ĐOÁN VÀ XỬ TRÍ HỘI CHỨNG HELLP
6.1. Chẩn đoán
6.2. Xử trí
6.3. Theo dõi sau sinh
7. SÀNG LỌC VÀ ĐIỀU TRỊ DỰ PHÒNG TIỀN SẢN GIẬT
7.1. Nguyên tắc
7.2. Xác định các yếu tố nguy cơ
7.3. Tiếp cận sàng lọc tiền sản giật theo các cấp
7.4. Điều trị dự phòng tiền sản giật
PHỤ LỤC
1. ĐẠI CƯƠNG
Rối loạn tăng huyết áp trong thai kỳ chiếm khoảng 10% tổng số thai kỳ và là một trong những nguyên nhân hàng đầu gây tử vong mẹ và chu sinh trên toàn thế giới. Phụ nữ mang thai được chẩn đoán có tăng huyết áp khi huyết áp tâm thu lớn hơn hoặc bằng 140mmHg và/hoặc huyết áp tâm trương lớn hơn hoặc bằng 90mmHg.
Tăng huyết áp gây nên nhiều ảnh hưởng xấu đến mẹ và thai nhi. Đối với thai nhi, tăng huyết áp trong thai kỳ có thể dẫn đến thai giới hạn tăng trưởng trong tử cung, thiểu ối, rau bong non, sinh non, suy thai. Đối với sản phụ, tăng huyết áp thai kỳ có thể diễn tiến đến tiền sản giật, sản giật, phù phổi, gây suy đa cơ quan và ảnh hưởng đến tính mạng của sản phụ. Huyết áp cao cũng làm tăng nguy cơ bệnh tim, bệnh thận và đột quị ở thai phụ.
Tiền sản giật - sản giật (TSG-SG) là rối loạn chức năng đa cơ quan liên quan đến thai nghén, chiếm tỷ lệ khoảng 2 - 10% trong toàn bộ thai kỳ. Trong 2 thập kỷ qua tỷ lệ TSG đã tăng khoảng 25%, đặc biệt là nhóm TSG sớm. Tại Châu Á, một thống kê từ 2001 - 2014 cho thấy TSG sớm đã tăng từ 0,5% lên 0,8% trong toàn bộ thai kỳ. Tại Việt Nam, loạt nghiên cứu từ năm 2012 đến 2016 cho thấy tỷ lệ TSG khoảng 2,8 - 5,5%; tỷ lệ TSG trước 34 tuần là 0,43%, từ 34 - 37 tuần là 0,70% và sau 37 tuần là 1,68%. Nhiều công trình nghiên cứu về bệnh lý TSG-SG trong những năm gần đây đã tập trung vào lĩnh vực dự báo xuất hiện bệnh, dự báo tiến triển bệnh và kết quả thai kỳ cũng như điều trị dự phòng TSG.
Mặc dù đã có những nỗ lực trong quản lý giai đoạn tiền sản nhưng TSG-SG vẫn là một trong những gánh nặng bệnh tật trong công tác chăm sóc sức khỏe bà mẹ và trẻ em. Tiền sản giật là bệnh lý có nhiều biến chứng đối với cả mẹ và thai nhi, là một trong những nguyên nhân hàng đầu gây tử vong mẹ, tử vong chu sinh trên toàn thế giới. Tỷ lệ tử vong mẹ liên quan đến tăng huyết áp (HA) trong thai kỳ chiếm khoảng 14%. Tử vong chu sinh liên quan đến sinh non khoảng 15 - 67%, tỷ lệ thai hạn chế tăng trưởng trong tử cung khoảng 10 - 25%. Bên cạnh đó, ảnh hưởng của TSG-SG còn kéo dài sau sinh, liên quan đến các lần sinh tiếp theo và là yếu tố nguy cơ của các bệnh lý tim mạch, bệnh thận mạn tính và bệnh lý chuyển hóa của bà mẹ về sau.
Có thể hạn chế các ảnh hưởng của TSG-SG thông qua dự báo và điều trị dự phòng bệnh, tối ưu là dự phòng xuất hiện bệnh, ngăn chặn tiến triển nặng và ngăn chặn các biến chứng. Từ năm 2011, WHO đã đưa ra các khuyến cáo dự báo và điều trị dự phòng bệnh lý TSG. Liên đoàn Sản phụ khoa Quốc tế (FIGO), Hội Sản Phụ khoa Hoa Kỳ (ACOG), Viện Chăm sóc sức khoẻ Quốc gia và Chất lượng điều trị (Vương quốc Anh) (NICE) và các hiệp hội chuyên ngành khác cũng đã có những hướng dẫn về dự báo và dự phòng TSG-SG trong vòng 5 năm trở lại đây.
Theo cách phân loại cập nhật nhất, nhóm bệnh lý THA ở phụ nữ mang thai được chia thành: (1) Tăng HA đơn thuần trong thai kỳ; (2) Tăng HA mạn tính; (3) Tiền sản giật và tiền sản giật trên người tăng huyết áp mạn tính; (4) Sản giật; (5) Hội chứng HELLP.
Trên cơ sở các khuyến cáo, bằng chứng quốc tế và đặc biệt là các nghiên cứu trong nước gần đây, Bộ Y tế ban hành “Hướng dẫn sàng lọc, chẩn đoán và xử trí tăng huyết áp ở phụ nữ mang thai, tiền sản giật và sản giật” nhằm tăng cường công tác chẩn đoán và xử trí nhóm bệnh lý THA trong thai kỳ, sàng lọc và dự phòng TSG, tích hợp vào quy trình chăm sóc trước sinh. Hướng dẫn được xây dựng theo cách tiếp cận phù hợp với nguồn lực của các cơ sở y tế Việt Nam.
2. CHẨN ĐOÁN VÀ XỬ TRÍ TĂNG HUYẾT ÁP ĐƠN THUẦN TRONG THAI KỲ
2.1. Chẩn đoán
- HATT ≥ 140mmHg và / hoặc HATTr ≥ 90mmHg, khi đo 2 lần cách nhau ít nhất 4 giờ ở bất kỳ thời điểm nào từ tuần thứ 20 thai kỳ đến < 6 tuần sau sinh; và
- Protein niệu (-); và
- Không có các triệu chứng tổn thương cơ quan đích liên quan đến TSG.
2.2. Xử trí
2.2.1. Cấp khám chữa bệnh ban đầu
- Hàng tuần: đo HA, xét nghiệm protein niệu, nghe tim thai, đo chiều cao tử cung và phát hiện các triệu chứng, dấu hiệu nguy cơ tiến triển TSG - SG.
- Hướng dẫn, tư vấn theo dõi HA tại nhà và các triệu chứng, dấu hiệu nguy cơ tiến triển TSG - SG.
- Chỉ khám bệnh, chữa bệnh ở cấp khám chữa bệnh ban đầu những trường hợp HA < 150/100 mmHg. Chuyển khám bệnh, chữa bệnh ở cấp cao hơn nếu HA ≥ 150/100 mmHg hoặc xuất hiện bằng chứng tiến triển nặng hoặc có dấu hiệu chuyển dạ.
2.2.2. Cấp khám chữa bệnh cơ bản, chuyên sâu
- Ngưỡng điều trị hạ HA khi HA ≥ 140/90 mmHg.
- Mục tiêu điều trị duy trì HA < 135/85 mmHg, HATTr nên duy trì < 85 mmHg. Nếu kiểm soát tốt HA, có thể theo dõi ngoại trú.
- Đối với tăng huyết áp có HATT ≥ 170 mmHg và/hoặc HATTr ≥ 110 mmHg thì cần hạ HA động mạch trung bình xuống 20 - 25% trong vài giờ.
- Thuốc kiểm soát HA khuyến cáo gồm Methyldopa hoặc Nifedipine tác dụng kéo dài hoặc Labetalol, Nicardipine.
- Tư vấn tình trạng bệnh cho thai phụ và gia đình.
- Kiểm tra tình trạng thai (siêu âm, CTG), protein niệu, tiểu cầu, chức năng thận, điện giải đồ, công thức máu, AST, ALT, bilirubin hàng tuần. Protein niệu có thể xét nghiệm hàng ngày tuỳ theo mức HA và diễn biến lâm sàng. Siêu âm thai nhi nên được lặp lại mỗi 2 - 4 tuần để đánh giá sự phát triển của thai nhi, thể tích nước ối và Doppler động mạch rốn. Đo CTG chỉ thực hiện nếu có chỉ định.
- Thời điểm kết thúc thai kỳ: thời điểm kết thúc thai kỳ tối ưu nên sau 37 tuần bằng phương pháp sinh thường hoặc mổ lấy thai.
- Phương pháp kết thúc thai kỳ cần được cụ thể hóa trên từng trường hợp.
2.3. Theo dõi sau sinh
- Kiểm tra HA 2 lần/ngày trong 2 ngày đầu sau sinh và ít nhất 1 lần trong ngày thứ 3 - 5 sau sinh để theo dõi thay đổi HA.
- Duy trì thuốc hạ HA như điều trị trước sinh.
- Nếu chưa sử dụng thuốc hạ HA trước đó, điều trị khi HA > 140/90 mmHg. Nếu đang sử dụng thuốc hạ HA, xem xét điều chỉnh thuốc hạ HA (liều hoặc loại).
- Mục tiêu điều trị duy trì HA < 135/85 mmHg, HATTr nên duy trì < 85 mmHg. Nếu kiểm soát tốt HA, HA<130/80 mmHg thì cân nhắc giảm, ngưng thuốc.
- Đánh giá lại sau sinh 6 tuần. Chuyển khám chuyên khoa Nội Tim mạch sau 1 - 3 tháng để quản lý nguy cơ tim mạch liên quan đến tăng HA trong thai kỳ. Tư vấn nguy cơ TSG trong thai kỳ sau.
3. CHẨN ĐOÁN VÀ XỬ TRÍ TIỀN SẢN GIẬT, TIỀN SẢN GIẬT TRÊN NGƯỜI TĂNG HUYẾT ÁP MẠN TÍNH
3.1. Chẩn đoán
3.1.1. Chẩn đoán tiền sản giật
- Tăng HA: HATT ≥ 140 mmHg và / hoặc HATTr ≥ 90 mmHg, đo 2 lần cách ít nhất 4 giờ, xuất hiện sau 20 tuần thai kỳ hoặc trong thời kỳ hậu sản.
- Và xuất hiện protein niệu:
+ ≥ 300 mg/24 giờ, hoặc;
+ Tỷ số protein/creatinin niệu ≥ 0,3 (mg/dl) ở mẫu nước tiểu ngẫu nhiên, hoặc;
+ ≥ 2 (+) với que thử nước tiểu (nếu không thể xét nghiệm định lượng).
- Nếu protein niệu (-), xuất hiện ít nhất một trong các triệu chứng sau:
+ Rối loạn về huyết học: Giảm tiểu cầu dưới 150.000/mm3, hội chứng đông máu rải rác lòng mạch, tan máu.
- Suy thận cấp: Nồng độ creatinin huyết thanh ≥ 97,2 μmol/L hoặc 1,1 mg/dL sau khi loại trừ các bệnh lý thận khác.
+ Giảm chức năng gan: ALT hoặc AST tăng hơn gấp 2 lần giới hạn trên ngưỡng bình thường (≥ 70 IU/L) có hoặc không có đau hạ sườn phải hoặc đau bụng vùng thượng vị.
+ Phù phổi cấp: đột ngột khó thở, nhịp thở nhanh, ho nhiều, môi và đầu chi tím, tinh thần hốt hoảng lo sợ, tức ngực, vã mồ hôi lạnh chân tay.
+ Xuất hiện triệu chứng thần kinh, thị giác (đau đầu không đáp ứng với thuốc giảm đau sau khi loại trừ các bệnh lý khác, nhìn mờ, lóa sáng, ám điểm).
+ Rối loạn tuần hoàn tử cung - rau thai: rau bong non, mất cân bằng các yếu tố tạo mạch, thai giới hạn tăng trưởng trong tử cung, sóng Doppler động mạch rốn bất thường hoặc thai chết trong tử cung.
Chẩn đoán phân biệt:
- Tăng HA mạn tính, tăng HA thai kỳ đơn thuần.
- Viêm thận cấp, viêm thận mạn, hội chứng thận hư, phù do tim, phù do suy dinh dưỡng.
3.1.2. Chẩn đoán tiền sản giật trên người bị tăng huyết áp mạn tính
- Tăng HA mạn tính xuất hiện protein niệu sau 20 tuần thai kỳ.
- Tăng HA mạn kèm protein niệu trước 20 tuần thai kỳ và xuất hiện ít nhất 1 trong các dấu hiệu sau:
+ Tăng HA đột ngột hoặc cần phải điều chỉnh thuốc hạ HA ở những trường hợp tăng HA mạn tính đang được kiểm soát HA tốt.
+ Tăng bất thường các men gan.
+ Tiểu cầu giảm dưới 150.000 x 109/L,
+ Đau vùng hạ sườn phải và đau đầu.
+ Phù phổi cấp.
+ Giảm chức năng thận (creatinin huyết thanh > 1,1mg/dl hoặc nồng độ creatinin tăng gấp đôi ở người không có các bệnh lý thận khác).
+ Tăng đột ngột, rõ ràng và kéo dài protein niệu.
3.1.3. Phân loại tiền sản giật theo mức độ nặng của bệnh:
- TSG (TSG không có dấu hiệu nặng): tăng HA và protein niệu.
- TSG nặng (TSG có các dấu hiệu nặng), TSG kèm theo bất kỳ dấu hiệu sau:
+ Tăng HA nặng: HATT ≥ 160 mmHg hoặc HATTr ≥ 110 mmHg.
+ Giảm tiểu cầu dưới 150.000/mm3.
+ Rối loạn chức năng gan, chức năng thận.
+ Phù phổi cấp.
+ Đau đầu không đáp ứng với thuốc giảm đau, sau khi loại trừ các chẩn đoán khác.
+ Các thay đổi thị giác.
+ Rối loạn tuần hoàn tử cung - rau thai: rau bong non, mất cân bằng các yếu tố tạo mạch, thai giới hạn tăng trưởng trong tử cung, sóng Doppler động mạch rốn bất thường hoặc thai chết trong tử cung.
3.1.4. Phân loại tiền sản giật theo thời gian xuất hiện và theo tuổi thai:
- Theo thời gian:
+ TSG sớm: xuất hiện < 34 tuần 0 ngày.
+ TSG muộn: xuất hiện ≥ 34 tuần 0 ngày.
- Theo tuổi thai:
+ TSG non tháng: tuổi thai khi sinh < 37 tuần 0 ngày.
+ TSG đủ tháng: tuổi thai khi sinh ≥ 37 tuần 0 ngày.
Những phân loại này liên quan đến nguy cơ mắc bệnh, tử vong mẹ và tử vong chu sinh, đặc biệt TSG khởi phát sớm. TSG khởi phát sớm và TSG non tháng có thể được dự báo hiệu quả bằng sàng lọc lúc 11-13 tuần 6 ngày của thai kỳ.
3.2. Xử trí
Xử trí tương tự nhau đối với tiền sản giật và tiền sản giật trên người tăng huyết áp mạn tính.
3.2.1. Cấp khám chữa bệnh ban đầu
- Tư vấn tình trạng bệnh cho thai phụ và gia đình.
- Thuốc hạ HA, nếu HA ≥ 140/90 mmHg:
+ Nifedipine 20mg.
+ Hoặc uống 1 viên Methyldopa 250mg trước khi chuyển đi.
- Dự phòng SG: Liều tấn công Magie sulphat 15%: 4,5g pha loãng trong dung dịch Glucose 5% truyền tĩnh mạch chậm trong 20 phút hoặc tiêm tĩnh mạch thật chậm với tốc độ 1 g/phút. Liều duy trì: truyền tĩnh mạch 1g/giờ.
- Chuyển tuyến khám bệnh, chữa bệnh ở tuyến cao hơn khi TSG có dấu hiệu nặng: xử trí ban đầu bao gồm hạ HA, dự phòng SG, đảm bảo về tuần hoàn - hô hấp (thở oxy, lập đường truyền) và phương tiện vận chuyển.
3.2.2. Cấp khám chữa bệnh cơ bản, chuyên sâu
* Tiền sản giật không có dấu hiệu nặng:
- Nhập viện theo dõi.
- Xét nghiệm đánh giá ban đầu:
+ Tổng phân tích tế bào máu - tiểu cầu.
+ Nồng độ Creatinin huyết thanh, các men gan, LDH, Bilirubin, chức năng đông máu toàn bộ, phân tích nước tiểu trong 24 giờ hoặc tỷ số Protein/creatinin niệu để đánh giá protein niệu.
+ Siêu âm đánh giá tình trạng thai.
+ Thử nghiệm không đả kích (CTG Non-stress test) và trắc đồ sinh vật lý nếu cần (Biophysical profile - BPP).
- Kiểm soát huyết áp:
+ Dùng thuốc hạ huyết áp nếu HA ≥ 140/90 mmHg.
+ Đối với tăng huyết áp có HATT ≥ 170 mmHg và/hoặc HATTr ≥ 110 mmHg thì cần hạ HATT đến < 160 mmHg và HATTr đến < 105 mmHg trong vài giờ.
+ Thuốc kiểm soát huyết áp khuyến cáo gồm Methyldopa hoặc Nifedipine tác dụng kéo dài hoặc Labetalol, Nicardipine.
+ Theo dõi huyết áp hàng ngày, hướng dẫn bệnh nhân tự chăm sóc và phát hiện sớm sự xuất hiện các dấu hiệu nặng.
- Không khuyến cáo sử dụng Magie sulphat vì mục đích dự phòng SG nếu HATT < 160 mmHg, HATTr < 110 mmHg và không có triệu chứng nặng.
- Tư vấn tình trạng bệnh cho thai phụ và gia đình.
- Theo dõi:
+ Kiểm soát huyết áp: Mục tiêu điều trị duy trì HA < 135/85 mmHg, HATTr nên duy trì < 85 mmHg.
+ Tim thai, cử động thai hàng ngày.
+ Siêu âm thai ít nhất 1 tuần/lần.
+ Thử nghiệm không đả kích mỗi 2 ngày. Nếu thử nghiệm không đả kích không đáp ứng, tiến hành đánh giá trắc đồ sinh vật lý. Tần suất các thử nghiệm này phụ thuộc biểu hiện lâm sàng trên bệnh nhân.
+ Theo dõi công thức máu - tiểu cầu, nồng độ creatinin huyết thanh, AST, ALT, LDH, bilirubin, đánh giá protein niệu ít nhất 1 lần/tuần.
- Thời điểm kết thúc thai kỳ:
+ Nếu chưa chuyển dạ, nên tiếp tục theo dõi thai nghén và kết thúc thai kỳ vào thời điểm 37 tuần trở lên:
+ Khuyến cáo nên chấm dứt thai kỳ khi tuổi thai ≥ 37 tuần ở các trường hợp TSG không có các dấu hiệu nặng.
+ Khuyến cáo nên chấm dứt thai kỳ khi tuổi thai được 37 tuần đối với những bệnh nhân bị TSG khởi phát sớm (<34 tuần) và TSG khởi phát muộn (34 tuần đến 36 tuần 6 ngày) mà không có các dấu hiệu nặng.
+ Mổ lấy thai hay khởi phát chuyển dạ sinh thường tùy thuộc vào các chỉ định sản khoa và tình trạng HA của thai phụ.
+ Nếu có chuyển dạ, bấm ối khi đủ điều kiện để rút ngắn thời gian chuyển dạ, dựa vào lâm sàng để quyết định sinh hỗ trợ hoặc mổ lấy thai.
* Tiền sản giật có dấu hiệu nặng (tuyến chuyên sâu):
- Dự phòng sản giật:
+ Magie sulphat là lựa chọn đầu tay để dự phòng sản giật. Magie sulphat 15% liều khởi đầu 4,5g pha loãng trong dung dịch Glucose truyền tĩnh mạch chậm trong 30 phút. Sau đó duy trì tĩnh mạch 1 - 2g/giờ; duy trì trước, trong và sau sinh hoặc sau mổ lấy thai 24 - 48 giờ.
+ Những trường hợp không lấy được đường tĩnh mạch, Magie sulphat tiêm bắp trong cơ, tấn công 10g (mỗi mông 5g), duy trì 5g mỗi 4 giờ. Có thể hòa cùng 1ml xylocaine 2% để giảm đau khi tiêm bắp.
- Nếu chống chỉ định Magie sulphat (bệnh nhược cơ, hạ canxi máu, suy thận trung bình đến nặng, thiếu máu cơ tim, block tim, viêm cơ tim) có thể dùng Benzodiazepines (Clonazepam 1mg, Diazepam 10mg hay Midazolam 1mg tiêm tĩnh mạch chậm), hoặc Sodium amobarbital (250mg tiêm tĩnh mạch trong 3 phút), hoặc Thiopental, hoặc Phenytoin (1,250mg tiêm tĩnh mạch tốc độ 50mg/phút). Theo dõi dùng Magie sulphat:
+ Nồng độ Magie sulphat trong giới hạn điều trị cần đạt khoảng 2 - 3,5 mmol/l.
+ Nếu nồng độ Magie sulphat < 2 mmol/l: xem xét tăng liều truyền tĩnh mạch lên 2 g/giờ trong 2 giờ và kiểm tra lại nồng độ Magie sulphat sau 3 giờ kể từ khi bắt đầu điều trị tăng liều.
+ Nếu nồng độ Magie sulphat từ 3,5 -- 5 mmol/l: tạm ngưng Magie sulphat trong 15 phút, sau đó tiếp tục 1/2 liều so với liều duy trì (0,5 g/giờ) nếu lượng nước tiểu ≥ 20 ml/giờ. Xét nghiệm lại nồng độ Magie sulphat sau 1 giờ kể từ thời điểm bắt đầu giảm liều. Nếu lượng nước tiểu < 20 ml/giờ, đánh giá triệu chứng ngộ độc Magie sulphat trước khi quyết định truyền lại.
+ Trong quá trình truyền Magie sulphat, xử trí theo triệu chứng quá liều như sau:
• Nước tiểu < 100 ml/4 giờ, nếu không có các dấu hiệu ngộ độc Magie sulphat khác: giảm liều Magie sulphat xuống 0,5 g/giờ.
• Mất phản xạ gân xương, nếu tần số thở bình thường (> 10 nhịp/phút): Ngưng Magie sulphat cho đến khi phản xạ gân xương trở lại.
• Giảm tần số thở (< 10 nhịp/phút): Cung cấp O2 qua mặt nạ, ngưng Magie sulphat, sử dụng 10ml Calcium gluconate 10% tiêm tĩnh mạch chậm trên 5 - 10 phút, tiếp tục duy trì đường thở.
• Ngưng thở: Ngưng Magie sulphat ngay lập tức, đặt nội khí quản, duy trì hô hấp. Sử dụng 10 ml Calcium gluconate 10% tiêm tĩnh mạch chậm trên 5 - 10 phút, tiếp tục duy trì hô hấp và hồi sức tích cực.
+ Dấu hiệu ngộ độc Magie sulphat:
Bảng 1. Dấu hiệu ngộ độc Magie sulphat
| Nồng độ ion Magie huyết thanh | |||
| mmol/l | mEq/l | mg/dl | Hiệu quả |
| 2 - 3,5 > 3,5 > 5 > 12,5 | 4 - 7 > 7 > 10 > 25 | 5 - 9 > 9 > 12 > 30 | Liều điều trị Mất phản xạ gân xương Liệt hô hấp Ngừng tim |
- Kiểm soát huyết áp:
+ Ngưỡng điều trị: nếu HA ≥ 140/90 mmHg. Trong trường hợp HA tăng nặng, cấp tính, có thể kiểm soát ngay mà không cần đợi đủ thời gian 2 lần đo chẩn đoán.
+ Sử dụng thuốc hạ HA tác dụng nhanh Nifedipine 10 mg (tác dụng nhanh), Labetalol, Hydralazine, Nicardipine truyền tĩnh mạch 5mg/giờ: Thực hiện trong vòng 30 - 60 phút.
• Ngưỡng HA điều trị: HA ≥ 160/110 mmHg.
• HA mục tiêu đối với nhóm tăng HA nặng nên dưới 150/100 mmHg.
+ Sử dụng thuốc hạ HA tác dụng kéo dài (Nifedipine phóng thích kéo dài đường uống, Methyldopa đường uống)
• Mục tiêu điều trị duy trì HA < 140 - 150/90 - 100mmHg.
• Nifedipine phóng thích kéo dài: liều ban đầu là 30 mg, liều tối đa 180 mg; tác dụng phụ bao gồm nhức đầu và phù trước xương chày.
• Methyldopa: liều ban đầu là 250 mg uống 2 lần/ngày, tăng lên khi cần thiết đến tổng cộng 2g/ngày, trừ khi buồn ngủ quá mức, trầm cảm, hoặc khi thấy giảm HATTr có triệu chứng.
• Trường hợp tăng HA nặng, kéo dài, kháng điều trị với 2 loại thuốc hạ HA, cần đánh giá nguyên nhân tăng HA thứ phát. Hội chẩn chuyên khoa để tư vấn điều trị và tìm các nguyên nhân không liên quan đến thai kỳ.
+ Một số loại thuốc hạ HA thường được tránh trong thai kỳ: Thuốc ức chế men chuyển, thuốc ức chế thụ thể Angiotensin II, thuốc lợi tiểu kháng Aldosterone.
- Các can thiệp điều trị khác:
+ Lợi tiểu: Nếu có dấu hiệu phù phổi cấp, tiêm tĩnh mạch 20 mg Furosemide và hội chẩn với chuyên khoa hồi sức cấp cứu cùng phối hợp xử lý.
+ Corticosteroid: Khuyến cáo sử dụng vì mục đích trưởng thành phổi ở trường hợp TSG nặng tuổi thai ≤ 34 tuần 6 ngày.
+ Truyền tiểu cầu (xem phần Hội chứng HELLP).
+ Truyền plasma: sử dụng dựa trên kinh nghiệm lâm sàng, chưa có nhiều dữ liệu đánh giá hiệu quả. Truyền plasma có lợi trong hội chứng HELLP (giảm ngày nằm ICU, giảm tỷ lệ suy thận, giảm tỷ lệ tử vong).
- Thời điểm và phương pháp kết thúc thai kỳ:
Chấm dứt thai kỳ khi tuổi thai ≥ 34 tuần hoặc khi có một trong các dấu hiệu sau:
+ Chỉ định phía mẹ:
• Các biến chứng thần kinh (sản giật, đau đầu liên tục hoặc ám điểm thị giác lặp đi lặp lại);
• Các đợt tăng huyết áp nặng lặp đi lặp lại mặc dù đã điều trị duy trì bằng ba nhóm thuốc hạ huyết áp;
• Phù phổi cấp hoặc độ bão hòa oxy dưới 90%;
• Giảm tiểu cầu tiến triển hoặc số lượng tiểu cầu < 50 × 109/L;
• Biến chứng thận: Creatinine huyết thanh tăng cao bất thường: creatinine >150 μmol/L, lọc máu;
• Biến chứng ở gan: Men gan tăng cao bất thường; suy chức năng gan (INR > 2 mặc dù không có hiện tượng đông máu rải rác lòng mạch hoặc đang dùng thuốc Warfarin), xuất hiện khối máu tụ hoặc vỡ gan; đau thượng vị hoặc hạ sườn phải dai dẳng;
• Rau bong non;
+ Chỉ định phía thai:
• Thai giới hạn tăng trưởng trong tử cung (hay thai chậm phát triển trong tử cung) nặng (FGR/IUGR).
• Thiểu ối.
• Trắc đồ sinh vật lý 4/10 hoặc thấp hơn sau 2 lần kiểm tra trong 6 giờ.
• Giảm dao động nội tại hoặc xuất hiện nhịp giảm muộn trên CTG.
• Thai chết trong tử cung.
Trường hợp thai nhỏ hơn 34 tuần:
Nếu tình trạng mẹ và thai ổn định, điều trị duy trì được khuyến cáo chỉ nên thực hiện tại các cơ sở đủ điều kiện chăm sóc đặc biệt cho thai phụ và trẻ sơ sinh. Khuyến cáo siêu âm đánh giá sự phát triển thai nhi, thể tích nước ối và Doppler động mạch rốn hằng tuần. Nếu nghi ngờ thai giới hạn tăng trưởng trong tử cung (hay thai chậm phát triển), cần khảo sát chỉ số não - rốn và Doppler ống tĩnh mạch để đánh giá kết cục chu sinh bất lợi và có hướng xử trí phù hợp.
Trường hợp thai 34 tuần - 36 tuần 6 ngày:
• Khuyến cáo kết thúc thai kỳ nếu TSG nặng, khống chế được HA và sau khi kết thúc liệu trình corticoid (nếu có chỉ định).
• Cân nhắc kết thúc thai kỳ phụ thuộc vào tình trạng mẹ - thai, yếu tố tiên lượng và khả năng đơn vị chăm sóc sơ sinh.
• Trong trường hợp có chỉ định chấm dứt thai kỳ, không cần thiết phải trì hoãn để sử dụng corticoid ở nhóm thai non tháng muộn (34 - 37 tuần).
Trường hợp thai trên 37 tuần: Khuyến cáo kết thúc thai kỳ.
Không có chỉ định phương pháp chấm dứt thai kỳ cố định, có thể khởi phát chuyển dạ, theo dõi sinh đường âm đạo và sinh có hỗ trợ. Tuy nhiên, tuổi thai càng nhỏ thì khả năng sinh đường âm đạo càng thấp.
3.3. Theo dõi sau sinh
Trong thời kỳ hậu sản (6 tuần), có nguy cơ xuất hiện các biến chứng như suy thận, phù phổi cấp và bệnh não tăng HA, SG, hội chứng HELLP. TSG cũng có thể mới xuất hiện ở thời kỳ hậu sản, chẩn đoán sau khi loại trừ các chẩn đoán khác.
- Tiếp tục theo dõi HA sau khi sinh cho đến ngày thứ 6 (HA thường đạt đỉnh vào 3 - 6 ngày sau sinh).
- Tiếp tục sử dụng thuốc hạ HA đã điều trị trước sinh trong thời gian sau sinh. Thuốc HA tác dụng kéo dài để duy trì HA<150 - 140/100 - 90mmHg.
- Nếu kiểm soát HA tốt, cân nhắc giảm liều hoặc ngừng:
+ Nếu HA giảm < 140/90 mmHg, cân nhắc giảm liều điều trị.
+ Nếu HA giảm < 130/80 mmHg, xem xét ngừng thuốc hạ HA.
- Các thuốc chẹn kênh Canxi và Methyldopa có nồng độ thấp nhất trong sữa mẹ, an toàn khi cho con bú, nên sử dụng nhóm chẹn kênh Canxi. Metoprolol và Atenolol là các thuốc chẹn β có nồng độ cao trong sữa mẹ, Labetalol và Propranolol có nồng độ thấp. Các thuốc ức chế men chuyển (ACE) như Captopril có nồng độ thấp trong sữa mẹ và an toàn khi cho con bú.
- Lợi tiểu (phổ biến nhất là Furosemide đường uống hoặc tiêm tĩnh mạch): không được khuyến cáo, nên dùng ở sản phụ bị phù phổi cấp hoặc quá tải thể tích tuần hoàn.
- Khuyến cáo sử dụng Magie sulphat dự phòng TSG cho sản phụ bị tăng HA mới khởi phát kèm theo đau đầu hoặc mờ mắt hoặc TSG nặng trong thời kỳ hậu sản, duy trì Magie sulphat sau sinh ít nhất 24 giờ.
- Theo dõi:
+ Đánh giá HA khi khám hậu sản toàn diện.
+ Bệnh nhân TSG không được xuất viện sớm (trong vòng 24 giờ sau khi sinh).
+ Theo dõi HA 4 giờ một lần trong vòng 72 giờ sau sinh và hàng ngày cho đến 7 - 10 ngày hậu sản diễn biến lâm sàng. Cần tiếp tục theo dõi cho đến khi tất cả các dấu hiệu và triệu chứng của TSG cải thiện.
+ Theo dõi và quản lý HA tại nhà nếu khả thi; nếu không khả thi, khuyến cáo kiểm tra HA tại phòng khám sau ra viện 5 - 7 ngày.
+ Chuyển khám chuyên khoa Nội Tim mạch sau 1-3 tháng để quản lý nguy cơ tim mạch liên quan đến tăng HA trong thai kỳ. Tư vấn nguy cơ TSG trong thai kỳ sau.
4. CHẨN ĐOÁN VÀ XỬ TRÍ SẢN GIẬT
4.1. Chẩn đoán
Xuất hiện những cơn co cứng - co giật khu trú hoặc toàn thân có hoặc không kèm theo hôn mê xảy ra trên những bệnh nhân có triệu chứng TSG sau khi đã loại trừ cơn co giật do các nguyên nhân khác như động kinh, nhồi máu não, xuất huyết não hoặc do sử dụng thuốc.
Các triệu chứng có thể kèm theo trong SG gồm:
- Tăng HA.
- Nhức đầu liên tục vùng trán hoặc vùng chẩm hoặc cơn đau đầu cấp tính.
- Rối loạn thị giác gồm ám điểm, mất thị lực (mù vỏ não), mờ mắt, nhìn kém, khiếm khuyết trường thị giác (bán manh cùng bên), sợ ánh sáng.
- Đau vùng hạ sườn phải hoặc đau vùng thượng vị.
- Các cơn rung giật.
- Các triệu chứng thần kinh: rối loạn trí nhớ, tăng phản xạ gân xương, giảm nhận thức thị giác, giảm phản ứng thị giác, thay đổi trạng thái tâm thần.
Chẩn đoán phân biệt: những cơn co giật kèm các dấu hiệu thần kinh cục bộ, hoặc không kiểm soát được bằng Magie sulphat hoặc xuất hiện trước 20 tuần thai kỳ cần phải chẩn đoán phân biệt với:
- Những bệnh lý xuất hiện đồng thời với thai kỳ (khối u não, vỡ phình động mạch).
- Những bệnh lý nặng lên do thai kỳ (ban xuất huyết giảm tiểu cầu, hội chứng tan máu tăng urê máu, huyết khối tĩnh mạch não).
- Các rối loạn chuyển hóa (hạ canxi máu, hạ natri máu, hạ đường huyết).
- Nhiễm độc (thuốc hoặc rượu, nhiễm độc thuốc).
- Nhiễm trùng (viêm não, màng não, nhiễm trùng huyết).
4.2. Xử trí
Nguyên tắc:
Nếu chứng kiến cơn sản giật, cần tránh chấn thương, đảm bảo hô hấp, ngăn ngừa dị vật đường thở. Bệnh nhân nên đặt nằm nghiêng trái, các vấn đề ưu tiên bao gồm:
- Phòng ngừa thiếu oxy hít sặc và chấn thương cho mẹ.
- Phát hiện và xử trí các biến chứng (nhồi máu não, xuất huyết não)
- Kiểm soát tăng huyết áp.
- Phòng ngừa cơn giật tái phát.
- Đánh giá chấm dứt thai kỳ.
4.2.1. Cấp khám chữa bệnh ban đầu và cơ bản
- Bước đầu điều trị sản phụ có lên cơn SG bao gồm các biện pháp cơ bản:
+ Đặt người bệnh nằm nghiêng.
+ Thở oxy 8 - 10 lít/phút qua mặt nạ hoặc ống thông mũi (có thể tăng lên 15 lít/phút).
+ Bảo vệ bệnh nhân khỏi chấn thương trong khi lên cơn giật.
+ Không bắt buộc ngáng lưỡi trong cơn SG.
+ Hút đờm dãi (không thực hiện trong cơn SG).
+ Tránh dị vật đường thở.
+ Thiết lập đường truyền.
- Sau khi sơ cứu ban đầu, sử dụng oxy đảm bảo hô hấp, bảo vệ bệnh nhân khỏi chấn thương, lập đường truyền, vận chuyển sản phụ an toàn lên cấp chuyên sâu.
- Nên xử trí hạ huyết áp và Magie sulphat để tránh lên cơn giật tái phát khi chuyển viện lên tuyến trên.
4.2.2. Cấp khám chữa bệnh chuyên sâu
- Dùng thuốc Magie sulphat kiểm soát cơn giật: duy trì 24 giờ hoặc sau cơn giật cuối cùng.
- Đối với tăng huyết áp có HATT ≥ 170 mmHg và/hoặc HATTr ≥ 110 mmHg thì cần hạ HATT đến < 160 mmHg và HATTr đến < 105 mmHg trong 2 giờ.
- Khuyến cáo sử dụng Magie sulphat là lựa chọn đầu tay để ngừng cơn co giật và dự phòng cơn co giật tái phát. Liều tấn công Magie sulphat 15% liều 6g pha loãng trong dung dịch Glucose 5% truyền tĩnh mạch chậm trong 20 phút. Sau đó duy trì tĩnh mạch 2g/giờ trong 4 giờ, sau đó đánh giá lâm sàng để tiếp tục hay giảm liều Magie sulphat 1g/giờ. Phải theo dõi phản xạ gân xương hàng ngày, đề phòng dùng quá liều Magie sulphat (phản xạ gân xương giảm).
- Clonazepam IV 1mg, Diazepam 10mg hay Midazolam 1mg/ml có thể được sử dụng để an thần ở các bệnh nhân kích động và chỉ sử dụng khi cần thiết do ức chế trung tâm hô hấp gây khó thở.
- Nếu SG tái phát trên bệnh nhân đang duy trì Magie sulphat, lặp lại liều Magie sulphat 2 - 4g, truyền chậm trong 5 phút và lưu ý dấu hiệu nhiễm độc.
- Nếu không đáp ứng, vẫn co giật sau 20 phút tấn công lại bằng Magie sulphat hoặc nếu tái phát hơn 2 lần, dùng Natri Amobarbital 250 mg tĩnh mạch chậm trong 3 phút, Thiopental hoặc Phenytoin 1250 mg truyền tĩnh mạch 50 mg/phút. Đặt nội khí quản, thông khí hỗ trợ và chuyển ICU theo dõi.
- Chụp sọ não nên được xem xét ở các trường hợp không đáp ứng điều trị với Magie sulphat giúp phát hiện ra các tổn thương tại não.
- Chỉ định, lựa chọn thuốc và liều lượng, mục tiêu kiểm soát huyết áp tương tự TSG nặng.
- Khuyến cáo chấm dứt thai kỳ sớm sau khi huyết động mẹ ổn định.
- Sản giật không phải là một chỉ định của mổ lấy thai, lựa chọn phương pháp chấm dứt thai kỳ dựa vào tuổi thai, ngôi thai và sự thuận lợi của cổ tử cung.
- Nếu chuyển dạ: sinh forceps khi đủ điều kiện, nếu không đủ điều kiện mổ lấy thai.
- Nếu chưa chuyển dạ:
+ Nếu sản phụ ổn định:
• Tuổi thai 28-34 tuần, sử dụng liệu pháp trưởng thành phổi trước sinh (Dexamethasone 6mg/lần, tiêm bắp 4 lần, cách nhau 12 giờ; hoặc Betamethasone 12mg/lần, tiêm bắp 2 lần cách nhau 24 giờ). Nếu thai nhi không có khả năng sống, kết thúc thai kỳ càng sớm càng tốt ngay khi tình trạng sản phụ cho phép.
• Tuổi thai trên 34 tuần kết thúc thai kỳ càng sớm càng tốt.
+ Nếu sản phụ không ổn định: chỉ phẫu thuật lấy thai sau khi tình trạng mẹ đã ổn định.
4.3. Theo dõi sau sinh
Theo dõi và điều trị sản giật sau sinh tương tự như tiền sản giật. Tuy nhiên, cần lưu ý một số vấn đề sau:
- Khi xảy ra SG trước sinh, khuyến cáo tiếp tục dùng Magie sulphat sau sinh trong vòng 24 đến 48 giờ sau khi sinh. Khi bị SG sau sinh, khuyến cáo duy trì Magie sulphat sau khi kiểm soát được cơn giật ít nhất trong 24 đến 48 giờ.
- Theo dõi và kiểm soát HA sau sinh bằng các loại thuốc hạ HA tương tự như thuốc dùng trước khi sinh. HA mục tiêu tương tự như điều trị TSG trước sinh. Những trường hợp sản giật không điển hình, nên theo dõi các dấu hiệu thần kinh sau sinh, bao gồm những bệnh nhân không đáp ứng các tiêu chuẩn chẩn đoán TSG, tăng HA thai kỳ, hoặc hội chứng HELLP hoặc những người có khiếm khuyết thần kinh dai dẳng, mất ý thức kéo dài, khởi phát cơn động kinh > 48 giờ sau khi sinh, khởi phát cơn động kinh trước 20 tuần tuổi thai hoặc co giật mặc dù đã điều trị bằng Magie sulphat đầy đủ.
5. CHẨN ĐOÁN VÀ XỬ TRÍ TĂNG HUYẾT ÁP MẠN TÍNH
5.1. Chẩn đoán
Tăng HA mạn tính là tình trạng tăng HA trước khi mang thai hoặc trước 20 tuần tuổi thai, hoặc tăng HA xuất hiện lần đầu trong thai kỳ và kéo dài sau giai đoạn hậu sản.
5.2. Xử trí
5.2.1. Cấp khám chữa bệnh ban đầu
Chuyển lên cấp khám chữa bệnh cơ bản trở lên.
5.2.2. Cấp khám chữa bệnh cơ bản, chuyên sâu
- Động viên sản phụ nghỉ ngơi, theo dõi lượng nước tiểu hàng ngày.
- Khuyến cáo bắt đầu điều trị tăng HA mạn tính trong thai kỳ ở ngưỡng HA ≥ 140/90mmHg. Đối với những bệnh nhân đang sử dụng thuốc tăng HA khi bắt đầu mang thai, trong trường hợp không có các yếu tố giảm nhẹ hoặc tác dụng phụ, có thể duy trì sử dụng thuốc, thay vì ngưng thuốc và bắt đầu điều trị HA ở mức độ nặng.
- Đối với tăng huyết áp có HATT ≥ 170 mmHg và/hoặc HATTr ≥ 110 mmHg thì cần hạ HA động mạch trung bình xuống 20-25% trong 2 giờ, duy trì HATT 130-150 mmHg, HATTr 80-100 mmHg.
- Nếu không có biến chứng, theo dõi chờ sinh.
- Khuyến cáo siêu âm thai nhi đánh giá sự tăng trưởng, kiểm tra thể tích nước ối và Doppler động mạch rốn ở thời điểm 28 tuần, 32 tuần và 36 tuần. Đo CTG theo dõi sức khỏe thai nhi nếu có chỉ định lâm sàng.
- Theo dõi và phát hiện các cấp cứu sản khoa để xử trí kịp thời ví dụ như suy thai, rau bong non.
- Nếu xuất hiện thêm các dấu hiệu TSG nặng: chuyển tuyến chuyên sâu.
5.3. Theo dõi sau sinh
- Kiểm tra HA 2 lần/ngày trong 2 ngày đầu sau sinh và ít nhất 1 lần trong ngày 3 - 5 sau sinh để theo dõi thay đổi HA.
- Duy trì thuốc hạ HA như điều trị trước sinh.
- Mục tiêu điều trị duy trì HA dưới 140/90 mmHg, đánh giá lại HA sau 6 - 8 tuần hậu sản, nếu mức HA vẫn cao ≥ 140/90 mmHg, chuyển khám chuyên khoa Nội tim mạch để quản lý.
- Sử dụng Magie sulphat dự phòng SG nếu có yếu tố nguy cơ.
- Khuyến khích nuôi con bằng sữa mẹ.
6. CHẨN ĐOÁN VÀ XỬ TRÍ HỘI CHỨNG HELLP
6.1. Chẩn đoán
Tiêu chuẩn chẩn đoán hội chứng HELLP:
- Tan máu:
+ Bất thường phiến đồ máu ngoại vi (tế bào Burr, những mảnh vỡ hồng cầu).
+ Tăng bilirubin toàn phần ≥ 1,2 mg/dl.
+ Giảm haptoglobin huyết thanh ≤ 25 mg/dl.
+ Giảm rõ ràng nồng độ Hb không liên quan đến mất máu.
+ Tăng lactate dehydrogenase (LDH) ≥ 600 UI/L.
- Tăng các men gan:
+ AST tăng hơn gấp 2 lần giới hạn trên ngưỡng bình thường (≥ 70 IU/l) (có thể sử dụng ALT thay thế AST).
- Giảm tiểu cầu: Tiểu cầu < 150.000/mm3.
Hội chứng HELLP phân 3 độ theo hệ thống phân loại Mississippi dựa vào mức giảm tiểu cầu. Phân loại Tennessee gồm hội chứng HELLP điển hình (3 tiêu chuẩn) và hội chứng HELLP không điển hình (TSG nặng kèm theo một trong các dấu chứng tăng men gan, giảm tiểu cầu hoặc tan máu).
- Chẩn đoán phân biệt hội chứng HELLP:
+ Bệnh lý liên quan thai kỳ (giảm tiểu cầu thai kỳ, gan thoái hóa mỡ cấp).
+ Viêm nhiễm (viêm gan virus, viêm đường mật, viêm tụy cấp).
+ Các bệnh giảm tiểu cầu (giảm tiểu cầu miễn dịch, Lupus ban đỏ hệ thống, hội chứng kháng Phospholipid, ban xuất huyết giảm tiểu cầu huyết khối).
+ Các bệnh có triệu chứng lâm sàng tương tự (ban xuất huyết giảm tiểu cầu huyết khối, hội chứng tan máu tăng urê).
6.2. Xử trí
6.2.1. Cấp khám chữa bệnh ban đầu và cơ bản
- Chuyển bệnh lên cấp chuyên sâu khi phát hiện các dấu hiệu của hội chứng HELLP, cần đảm bảo vận chuyển bệnh an toàn.
6.2.2. Cấp khám chữa bệnh chuyên sâu
- Sau khi chẩn đoán xác định, các bước tiếp cận đầu tiên là ổn định tình trạng mẹ, đánh giá tình trạng thai nhi và xem xét chỉ định kết thúc thai kỳ.
- Thuốc hạ HA sử dụng trong trường hợp tăng HA nặng, điều trị tăng HA tương tự trong TSG.
- Magie sulphat dự phòng SG và bảo vệ thần kinh thai nhi ở tuổi thai 24 - 32 tuần. Chỉ định và phác đồ sử dụng Magie sulphat tương tự trong điều trị TSG.
- Điều trị rối loạn đông chảy máu nếu có: truyền tiểu cầu chỉ định nếu mẹ có tình trạng chảy máu (tự phát hay trong/sau phẫu thuật), hoặc khi số lượng tiểu cầu dưới 20.000/m3. Nếu có kế hoạch mổ lấy thai, truyền tiểu cầu trước phẫu thuật đạt tối thiểu ở mức 40.000 - 50.000/m3.
- Kết thúc thai kỳ là phương pháp điều trị hiệu quả hội chứng HELLP, chỉ định chấm dứt thai kỳ ngay cho trường hợp sau:
+ Tuổi thai ≥ 34 tuần hoặc < 23 tuần.
+ Thai chết trong tử cung.
+ Tình trạng thai bất thường (phát hiện qua sinh trắc đồ vật lý, nhịp tim của thai nhi).
+ Có dấu hiệu tiên lượng nặng: Rối loạn chức năng đa cơ quan, đông máu rải rác nội mạch (DIC), nhồi máu gan hoặc xuất huyết, suy thận, rau bong non.
+Tuổi thai 23 tuần - 33 tuần 6 ngày: chấm dứt thai kỳ bất kỳ tuổi thai, có thể trì hoãn trong 24 - 48 giờ để sử dụng corticosteroid tuỳ điều kiện.
+ Phương pháp chấm dứt thai kỳ phụ thuộc tình trạng mẹ, cổ tử cung, tuổi thai và tình trạng thai.
6.3. Theo dõi sau sinh
Theo dõi và dự phòng SG sau sinh tương tự như TSG nặng, nên theo dõi sát ít nhất 48 giờ đầu sau sinh.
- Theo dõi HA và tiếp tục sử dụng thuốc hạ HA đã điều trị trước sinh. Sử dụng thuốc hạ HA khi HATT > 140 mmHg và/hoặc HATTr > 90 mmHg).
- Truyền máu và điều chỉnh bất kỳ rối loạn đông máu nào bằng huyết tương hoặc tiểu cầu tươi đông lạnh.
- Lặp lại các xét nghiệm TSG sau 6 - 12 giờ cho đến khi ghi nhận sự cải thiện, theo dõi sự thuyên giảm.
7. SÀNG LỌC VÀ ĐIỀU TRỊ DỰ PHÒNG TIỀN SẢN GIẬT
7.1. Nguyên tắc
- Tích hợp sàng lọc TSG thực hiện thường quy vào quy trình quản lý thai, khám thai cho tất cả mọi thai phụ.
- Thực hiện sàng lọc TSG theo mô hình hai giai đoạn:
+ Giai đoạn 1: tại thời điểm 11 - 13 tuần 6 ngày tuổi thai, mục tiêu tập trung vào sàng lọc TSG sớm và can thiệp dự phòng,
+ Giai đoạn 2: vào 3 tháng giữa và/hoặc 3 tháng cuối thai kỳ, sàng lọc TSG được tiếp tục thực hiện cho cả TSG sớm và TSG muộn, nhằm mục đích quản lý phù hợp các trường hợp nguy cơ cao, xác định thời điểm, địa điểm và cách thức kết thúc thai kỳ hợp lý cho từng trường hợp.
7.2. Xác định các yếu tố nguy cơ
Bảng 2. Phân loại mức độ nguy cơ.
| Mức độ nguy cơ | Yếu tố nguy cơ |
| Nguy cơ cao | Tiền sử TSG (đặc biệt khi TSG có biến chứng nặng), đa thai, tăng HA mạn, đái tháo đường týp 1 hoặc 2, bệnh thận mạn tính, bệnh tự miễn (lupus ban đỏ hệ thống, hội chứng kháng phospholipid...), bệnh tăng đông máu, béo phì (BMI >35), có sử dụng các kỹ thuật hỗ trợ sinh sản, tăng triglyceride trong thai kỳ. |
| Nguy cơ trung bình | Thai con so, tiền sử gia đình TSG (mẹ hoặc chị em), mẹ trên 40 tuổi, đặc điểm xã hội (mức sống thấp), lạm dụng chất kích thích, tiền sử mang thai nhẹ cân, kết quả thai kỳ bất lợi, khoảng cách giữa 2 lần mang thai trên 10 năm, nhiễm trùng thai nghén, bệnh lý nguyên bào nuôi. |
| Nguy cơ thấp | Tiền sử sinh đủ tháng, không biến chứng |
7.3. Tiếp cận sàng lọc tiền sản giật theo các cấp
7.3.1. Cấp khám chữa bệnh ban đầu
- Sàng lọc tiền sản giật dựa vào các yếu tố nguy cơ mẹ: gồm các đặc điểm mẹ, tiền sử gia đình, đặc điểm xã hội, tiền sử bệnh tật, tiền sử sản khoa, đặc điểm bệnh lý, là những yếu tố cần được xác định sớm trong quản lý thai nghén.
- Đây là phương pháp có tính khả thi cao, xác định từ rất sớm trong thai kỳ và không cần đòi hỏi các xét nghiệm phức tạp. Tuy nhiên, chỉ dự báo được khoảng 30% TSG ở mọi thời điểm.
7.3.2. Cấp khám chữa bệnh cơ bản và chuyên sâu
- Nếu cấp khám chữa bệnh cơ bản và chuyên sâu không có đủ các công cụ sàng lọc, chưa được tập huấn siêu âm đo chỉ số xung động mạch tử cung để sàng lọc TSG, nên tiếp cận sàng lọc TSG dựa vào các yếu tố nguy cơ mẹ như cấp khám chữa bệnh ban đầu.
- Nếu cấp khám chữa bệnh cơ bản và chuyên sâu có đầy đủ các công cụ sàng lọc (đặc điểm mẹ, HA động mạch trung bình, siêu âm đo chỉ số xung động mạch tử cung, sinh hóa máu PlGF hoặc PAPP-A), đã được tập huấn sàng lọc TSG, nên tiếp cận sàng lọc TSG theo 2 giai đoạn.
Sàng lọc giai đoạn 1: Sàng lọc tiền sản giật dựa vào các mô hình dự báo ở 3 tháng đầu thai kỳ:
Mô hình dự báo nguy cơ hình thành TSG tại thời điểm 3 tháng đầu thai kỳ dựa vào phối hợp nhiều yếu tố:
- Các đặc điểm mẹ:
+ Tuổi mẹ: tính đến ngày sinh.
+ Chiều cao (cm), cân nặng (kg), BMI.
+ Cách thức thụ thai: tự nhiên, có dùng thuốc kích thích rụng trứng, thụ tinh trong ống nghiệm.
+ Hút thuốc lá trong thai kỳ.
+ Mẹ, chị em gái thai phụ có tăng HA.
- Tiền sử nội khoa:
+ Tăng HA mạn tính.
+ Đái tháo đường týp 1.
+ Đái tháo đường týp 2.
+ Lupus ban đỏ hệ thống.
+ Hội chứng kháng phospholipid.
- Tiền sử sản khoa:
+ Con so (chưa sinh lần nào ở tuổi thai > 24 tuần), hoặc con rạ (ít nhất một lần sinh ở tuổi thai > 24 tuần).
+ Tiền sử mang thai TSG ở những lần mang thai trước
- Đặc điểm thai:
Tuổi thai từ 11 tuần đến 13 tuần 6 ngày (tính theo chiều dài đầu mông CRL) trong khoảng 45 - 84 mm), đơn thai/song thai 1 rau/song thai 2 rau.
- Huyết áp động mạch
Tại thời điểm thai 11 - 13 tuần 6 ngày, sàng lọc TSG bằng phối hợp các đặc điểm mẹ và HATB cho tỷ lệ phát hiện TSG sớm, TSG muộn và tăng HA thai nghén khoảng 50-75%, với tỷ lệ dương tính giả khoảng 10%.
Lưu ý: Đo HA đúng cách theo hướng dẫn sàng lọc TSG.
- Siêu âm chỉ số xung động mạch tử cung (PI)
Tại thời điểm thai 11 - 13 tuần 6 ngày, siêu âm đường bụng, đo chiều dài đầu - mông (CRL trong khoảng 45 - 84mm), tính tuổi thai theo siêu âm, đo độ mờ da gáy, xác định hiện diện xương mũi. Thực hiện siêu âm Doppler động mạch tử cung, đo PI động mạch tử cung 2 bên và xác định giá trị PI trung bình để sử dụng trong sàng lọc TSG.
- Các chất chỉ điểm sinh hóa
PlGF được khuyến cáo sử dụng trong mô hình sàng lọc TSG ở 3 tháng đầu thai kỳ. PAPP-A sử dụng thay thế trong trường hợp xét nghiệm PlGF không sẵn có.
Xác định nguy cơ TSG theo mô hình dự báo:
- Xác định nguy cơ TSG dựa vào phối hợp các yếu tố trên bằng thuật toán tính nguy cơ của Tổ chức Y học thai nhi - FMF, có thể sử dụng:
+ Phần mềm sàng lọc tiền sản Astraia Obstetrics module, phần First Trimester Risk Analysis, hoặc
+ Tính toán trực tuyến tại địa chỉ web của Tổ chức Y học thai nhi https://fetalmedicine.org, trong phần Calculators chọn mục “Prediction: Preeclampsia”.
- Nhóm nguy cơ cao: nếu chỉ số nguy cơ TSG < 37 tuần: ≥ 1/100 hoặc TSG < 34 tuần: ≥ 1/150.
Sàng lọc giai đoạn 2: Sàng lọc tiền sản giật dựa vào các mô hình dự báo ở 3 tháng giữa và 3 tháng cuối thai kỳ
- Trong giai đoạn 3 tháng giữa, đặc biệt trong khoảng 19 - 25 tuần tuổi thai và trong giai đoạn 30-38 tuần, sàng lọc TSG dựa trên các yếu tố tiền sử mẹ và HAĐMTB, chỉ số xung động mạch tử cung, nồng độ PlGF và sFLT-1, bằng cách sử dụng thuật toán tính nguy cơ FMF tương ứng với giai đoạn tuổi thai.
- Xét nghiệm PlGF và tỷ số sFlt-1/PlGF được sử dụng cùng với các tiêu chuẩn lâm sàng giúp dự báo khả năng xảy ra TSG non tháng (20 - 36 tuần 6 ngày) trong thời gian ngắn hạn (trong vòng 1 tuần hoặc 4 tuần) ở các trường hợp nghi ngờ TSG.
- Các xét nghiệm này được thực hiện tại các cấp khám chữa bệnh cơ bản và chuyên sâu, nơi có đầy đủ máy móc và trang thiết bị. Có thể xét nghiệm tỷ số sFlt-1/PlGF trong giai đoạn tuổi thai 20 tuần - 36 tuần 6 ngày ở các thai phụ nguy cơ cao TSG hoặc có dấu hiệu và triệu chứng nghi ngờ TSG. Xét nghiệm thực hiện bằng các bộ kit khác nhau có các ngưỡng dự báo khác nhau (tham khảo bảng phân loại ngưỡng của các xét nghiệm ở phần Phụ lục).
- Quyết định chấm dứt thai kỳ sớm ở những thai phụ TSG non tháng không chỉ đơn thuần dựa trên xét nghiệm nồng độ PlGF hoặc tỷ số sFlt-1/PlGF mà cần đánh giá tình trạng bệnh lý của mẹ và thai.
7.4. Điều trị dự phòng tiền sản giật
7.4.1. Xác định nhóm nguy cơ cần điều trị dự phòng
Cấp khám chữa bệnh ban đầu:
- Xác định nhóm nguy cơ cần điều trị dự phòng TSG như sau:
+ Điều trị dự phòng nếu có một trong những yếu tố nguy cơ cao sau: tiền sử TSG (đặc biệt khi TSG có biến chứng nặng), đa thai, tăng HA mạn, đái tháo đường týp 1 hoặc 2, bệnh thận mạn tính, bệnh tự miễn (lupus ban đỏ hệ thống, hội chứng kháng phospholipid...), bệnh tăng đông máu, béo phì (Chỉ số khối cơ thể BMI trước mang thai ≥ 35), có sử dụng các kỹ thuật hỗ trợ sinh sản, tăng triglyceride trong thai kỳ.
+ Cân nhắc điều trị dự phòng TSG nếu có ít nhất 2 yếu tố nguy cơ trung bình sau: thai con so, tiền sử gia đình TSG (mẹ hoặc chị em), mẹ trên 40 tuổi, đặc điểm xã hội (mức sống thấp), lạm dụng chất kích thích, tiền sử mang thai nhẹ cân, kết quả thai kỳ bất lợi, khoảng cách giữa 2 lần mang thai trên 10 năm, nhiễm trùng thai nghén, bệnh lý nguyên bào nuôi.
Với những thai phụ thuộc nhóm nguy cơ cần điều trị dự phòng nêu trên, chuyển cấp cơ bản trở lên.
- Đối với nhóm không có yếu tố nguy cơ cao hoặc trung bình thì quản lý thai nghén thường quy. Trong quá trình theo dõi, nếu thai phụ xuất hiện thêm ít nhất một triệu chứng lâm sàng nghi ngờ TSG cần được chuyển cấp khám chữa bệnh cao hơn.
Cấp khám chữa bệnh cơ bản và chuyên sâu:
Thời điểm 3 tháng đầu thai kỳ
- Xác định nhóm nguy cơ cao TSG dựa vào mô hình phối hợp các yếu tố nguy cơ mẹ, HA động mạch trung bình, siêu âm Doppler chỉ số xung động mạch tử cung và xét nghiệm sinh hóa PlGF hoặc PAPP-A (sử dụng PAPP-A thay thế nếu không thể xét nghiệm PlGF). Điều trị dự phòng khi mô hình phối hợp xác định nhóm nguy cơ cao.
- Nếu không có đủ các công cụ sàng lọc, cần tiếp cận sàng lọc TSG dựa vào các yếu tố nguy cơ mẹ, chỉ định điều trị dự phòng khi có ít nhất 1 yếu tố nguy cơ cao hoặc từ 2 yếu tố nguy cơ trung bình trở lên. (Tham khảo Bảng 2)
Thời điểm 3 tháng giữa và 3 tháng cuối: Không có chỉ định điều trị dự phòng TSG. Sàng lọc TSG trong giai đoạn này giúp dự báo khả năng xảy ra TSG non tháng (20 - 36 tuần 6 ngày) trong thời gian ngắn hạn (trong vòng 1 tuần hoặc 4 tuần) ở các trường hợp nghi ngờ TSG để xác định thời điểm, địa điểm và cách thức kết thúc thai kỳ hợp lý cho từng trường hợp.
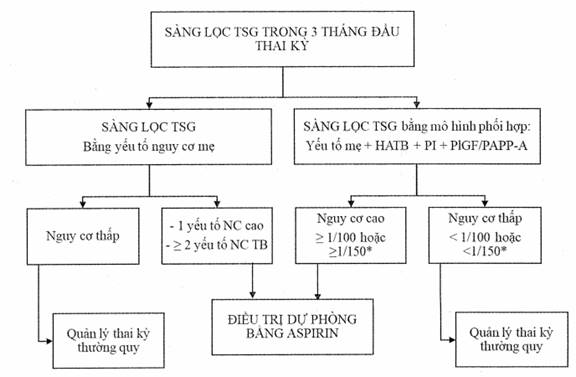
* Chỉ số nguy cơ TSG < 37 tuần: ≥ 1/100 hoặc TSG < 34 tuần: ≥ 1/150
Sơ đồ 1. Mô hình sàng lọc và điều trị dự phòng TSG trong 3 tháng đầu thai kỳ
7.4.2. Phác đồ điều trị dự phòng
Acetylsalicylic acid liều thấp:
Acetylsalicylic acid liều thấp, 80 - 165 mg/ngày, trước 16 tuần và duy trì cho đến 36 tuần tuổi thai (tốt nhất là bắt đầu từ 11 - 13 tuần 6 ngày, tối thiểu liệu trình phải đạt đến 28 tuần tuổi thai). Cân nhắc điều chỉnh liều lượng Acetylsalicylic acid dựa theo trọng lượng thai phụ để tối ưu hiệu quả điều trị
- Chống chỉ định sử dụng Acetylsalicylic acid trong thai kỳ:
+ Dị ứng với Acetylsalicylate hoặc các thuốc kháng viêm không steroid.
+ Bệnh nhân hen phế quản, viêm mũi, polype mũi.
+ Tiền sử loét dạ dày hoặc xuất huyết tiêu hóa.
+ Các trường hợp có suy thận, suy gan, suy tim.
+ Rối loạn đông chảy máu, giảm tiểu cầu.
+ Bệnh thiếu men G6PD.
+ Thai phụ đang nhiễm virus (sốt xuất huyết).
- Kết thúc điều trị Acetylsalicylic acid:
+ Tuổi thai đạt 36 tuần.
+ Có dấu hiệu chuyển dạ.
+ Được chẩn đoán TSG.
Bổ sung Canxi:
- Bổ sung Canxi liều ≥ 1 gram/ngày.
- Khuyến cáo sử dụng để dự phòng TSG cho nhóm có chế độ ăn có Canxi thấp (<600 gram/ngày) hoặc nhóm nguy cơ cao không thể điều trị dự phòng bằng Acetylsalicylic acid.
PHỤ LỤC
Phụ lục 1
Các hình thái tăng huyết áp trong thai kỳ
Nhóm 1. Tăng HA đơn thuần trong thai kỳ:
- Tăng HA: HATT ≥ 140mmHg và / hoặc HATTr ≥ 90mmHg, đo 2 lần cách ít nhất 4 giờ, xuất hiện sau 20 tuần thai kỳ và trong thời kỳ hậu sản.
- Protein niệu (-) và không có biến chứng cơ quan đích.
- HA trở về bình thường < 6 tuần sau sinh.
Nhóm 2. Tăng HA mạn tính:
- Tăng HA trước khi mang thai hoặc tăng HA trước 20 tuần thai kỳ.
- Tăng HA xuất hiện lần đầu trong thai kỳ và kéo dài sau giai đoạn hậu sản.
Nhóm 3. Tiền sản giật:
- Tăng HA: HATT ≥ 140 mmHg và / hoặc HATTr ≥ 90 mmHg, đo 2 lần cách ít nhất 4 giờ, xuất hiện sau 20 tuần thai kỳ hoặc thời kỳ hậu sản.
- Và xuất hiện protein niệu:
+ ≥ 300 mg/24 giờ, hoặc;
+ ≥ 2 (+) với que thử nước tiểu (nếu không thể xét nghiệm định lượng), hoặc;
+ Tỷ số protein/creatinine niệu ≥ 0,3 (mg/dl) ở mẫu nước tiểu ngẫu nhiên.
- Nếu protein niệu (-), xuất hiện ít nhất một trong các triệu chứng sau:
+ Rối loạn về huyết học: Giảm tiểu cầu dưới 150.000/mm3, hội chứng đông máu rải rác lòng mạch, tan máu.
+ Suy thận cấp: Nồng độ creatinine huyết thanh ≥ 97,2 μmol/L hoặc 1,1 mg/dL sau khi loại trừ các bệnh lý thận khác.
+ Giảm chức năng gan: ALT hoặc AST tăng hơn gấp 2 lần giới hạn trên ngưỡng bình thường (≥ 70 IU/L) có hoặc không có đau hạ sườn phải hoặc đau bụng vùng thượng vị. Phù phổi cấp: đột ngột khó thở, nhịp thở nhanh, ho nhiều, môi và đầu chi tím, tinh thần hốt hoảng lo sợ, tức ngực, vã mồ hôi lạnh chân tay.
+ Xuất hiện triệu chứng thần kinh, thị giác (đau đầu không đáp ứng với thuốc giảm đau sau khi loại trừ các bệnh lý khác, nhìn mờ, lóa sáng, ám điểm).
+ Rối loạn tuần hoàn tử cung - rau thai (rau bong non, mất cân bằng các yếu tố tạo mạch, thai giới hạn tăng trưởng trong tử cung, sóng Doppler động mạch rốn bất thường hoặc thai chết trong tử cung).
Nhóm 4. Sản giật:
- Xuất hiện những cơn co cứng - co giật khu trú hoặc toàn thân có hoặc không kèm theo hôn mê xảy ra trên những bệnh nhân có triệu chứng TSG sau khi đã loại trừ cơn co giật do các nguyên nhân khác
- Triệu chứng kèm theo:
+ Tăng HA.
+ Nhức đầu liên tục vùng trán hoặc vùng chẩm hoặc cơn đau đầu cấp tính.
+ Rối loạn thị giác gồm ám điểm, mất thị lực (mù vỏ não), mờ mắt, nhìn kém, khiếm khuyết trường thị giác (bán manh cùng bên), sợ ánh sáng.
+ Đau vùng hạ sườn phải hoặc đau vùng thượng vị.
+ Các cơn rung giật.
+ Các triệu chứng thần kinh gồm rối loạn trí nhớ, tăng phản xạ gân xương, giảm nhận thức thị giác, giảm phản ứng thị giác, thay đổi trạng thái tâm thần.
Nhóm 5. Hội chứng HELLP
- Tan máu:
+ Bất thường phiến đồ máu ngoại vi (tế bào Burr, những mảnh vỡ hồng cầu).
+ Tăng bilirubin toàn phần ≥ 1,2 mg/dl.
+ Giảm haptoglobin huyết thanh ≤ 25 mg/dl.
+ Giảm rõ ràng nồng độ Hb không liên quan đến mất máu.
+ Tăng lactate dehydrogenase (LDH) ≥ 600 UI/L.
- Tăng các men gan:
+ AST tăng hơn gấp 2 lần giới hạn trên ngưỡng bình thường (≥ 70 IU/l) (có thể sử dụng ALT thay thế AST).
- Giảm tiểu cầu: Tiểu cầu < 150.000/mm3.`
Phụ lục 2.
Ngưỡng khuyến cáo cho tỷ số sFlt-1/PLGF của xét nghiệm miễn dịch Elecsys
| Ý nghĩa | Giai đoạn thai kỳ | Quy tắc | Điểm cắt Tỷ số sFlt-1/PlGF |
| Hỗ trợ chẩn đoán TSG | 20 - 33 tuần 6 ngày | Loại trừ | 33 |
| Hỗ trợ chẩn đoán TSG | 20 - 33 tuần 6 ngày | Xác định | 85 |
| Hỗ trợ chẩn đoán TSG | 34 tuần đến lúc sinh | Loại trừ | 33 |
| Hỗ trợ chẩn đoán TSG | 34 tuần đến lúc sinh | Xác định | 110 |
| Dự báo TSG ngắn hạn | 24 - 36 tuần 6 ngày | Loại trừ TSG trong 1 tuần | ≤ 38 |
| Dự báo TSG ngắn hạn | 24 - 36 tuần 6 ngày | Dự báo TSG trong vòng 4 tuần | > 38 |
Phụ lục 3.
Mức giới hạn xét nghiệm DELFIA Xpress tỷ số sFlt-1/PlGF
| Ý nghĩa | Giai đoạn thai kỳ | Quy tắc | Điểm cắt PlGF (pg/ml) |
| Hỗ trợ chẩn đoán TSG | 20 - 33 tuần 6 ngày | Xác định | ≥70 |
| Hỗ trợ chẩn đoán TSG | 34 tuần trở lên | Xác định | ≥90 |
| Dự báo TSG ngắn hạn | 20 - 41 tuần 20 - 33 tuần 6 ngày 34 tuần trở lên | Loại trừ TSG trong vòng 1 tuần | ≤50 |
| Dự báo TSG ngắn hạn | 20 - 41 tuần 20 - 33 tuần 6 ngày 34 tuần trở lên | Loại trừ TSG trong vòng 4 tuần | ≤50 |
Phụ lục 4
Chẩn đoán tăng huyết áp theo ngưỡng huyết áp đo tại phòng khám
|
| HA Tâm thu (mmHg) |
| HA Tâm trương (mmHg) |
| Bình thường | <130 | và | <85 |
| Bình thường - cao (tiền THA) | 130-139 | và/hoặc | 85-89 |
| THA độ 1 (nhẹ) | 140-159 | và/hoặc | 90-99 |
| THA độ 2 (nặng) | ≥ 160 | và/hoặc | ≥ 100 |
| Cơn THA * | ≥180 | và/hoặc | ≥ 120 |
| THA tâm thu đơn độc | ≥140 | và | <90 |
Phụ lục 5
Phân tầng nguy cơ ở bệnh nhân tăng huyết áp
| Các YTNC, tổn thương CQ đích hoặc các bệnh lý | Bình thường cao HATT 130-139 HATTr 85 - 89 | Độ 1 HATT140 -159 HATTr 90 - 99 | Độ 2 HATT> 160 HATTr > 100 | ||
| Không có YTNC | Thấp | Thấp | Trung bình | Cao | |
| 1 hoặc 2 YTNC | Thấp | Trung bình | Cao | ||
| > 3 YTNC | Thấp | Trung bình | Cao | Cao | |
| Tổn thương CQ đích, BTM GĐ > 3, ĐTĐ, bệnh tim mạch | Cao | Cao | Cao | ||
Yếu tố nguy cơ: Tuổi >65, tần số tim >80 lần/phút, thừa cân, đái tháo đường, tăng LDL- C hoặc triglyceride, tiền sử gia đình mắc bệnh tim mạch, tiền sử gia đình mắc THA, mãn kinh sớm, hút thuốc lá, các yếu tố môi trường - xã hội. Tổn thương cơ quan đích: dày thất trái trên điện tâm đồ, bệnh thận mạn giai đoạn >3 (eGFR <60 ml/phút/1,73 m2), hoặc các bằng chứng cho thấy tổn thương cơ quan. Bệnh tim mạch: tiền sử mắc bệnh mạch vành, suy tim, đột quỵ, bệnh mạch máu ngoại biên, rung nhĩ.
Phụ lục 6
Một số lưu ý về tăng huyết áp thai kỳ theo khuyến cáo của
Hội Tăng huyết áp Việt Nam 2022
Ngưỡng và mục tiêu điều trị
Bất kể phân loại THA trong thai kỳ, HA ổn định ≥ 140/90 mmHg đo tại phòng khám (hoặc ≥ 135/85 mmHg đo tại nhà) nên được điều trị, nhằm đạt được mục tiêu là HATT từ 110 - 140 mmHg và 85 mmHg tại phòng khám.
Quản lý tăng huyết áp trong thai kỳ
- THA nhẹ: Lựa chọn đầu tiên là Methyldopa, chẹn Beta (Labetalol), và chẹn kênh Canxi dihydropyridine (Nifedipine [trừ dạng viên nang], Nicardipine).
- THA nặng: Điều trị bằng Labetalol đường tĩnh mạch (hoặc thay thế bằng Nicardipine đường tĩnh mạch, Esmolol, Hydralazine, Urapidil), Methyldopa uống hoặc chẹn kênh Canxi dihydropyridine (Nifedipine [trừ dạng viên nang], Nicardipine). Bổ sung Magie sulphat (trong cơn THA để ngăn ngừa sản giật). Trong phù phổi: Truyền TM Nitroglycerin. Nên tránh dùng Natri Nitroprusside do nguy cơ nhiễm độc Xyanua thai nhi khi điều trị kéo dài.
Chấm dứt thai kỳ trong THA thai kỳ hoặc Tiền sản giật: được khuyến cáo ở tuần thứ 37 nếu không có triệu chứng. Mổ lấy thai cấp cứu khi có rối loạn thị giác, rối loạn đông cầm máu.
Chăm sóc sau sinh
- HA sau sinh: Nếu HA cao vẫn tiếp diễn, có thể dùng bất kỳ loại thuốc nào được khuyến cáo ngoại trừ Methyldopa (vì gây trầm cảm sau sinh).
- Thời kỳ cho con bú: Tất cả các thuốc hạ huyết áp đều được bài tiết vào sữa mẹ ở nồng độ thấp. Tránh sử dụng Atenolol, Propranolol và Nifedipine (vì nồng độ cao trong sữa). Ưu tiên các thuốc chẹn kênh canxi tác dụng kéo dài.
- Hậu quả lâu dài của THA thai kỳ: Tăng nguy cơ tăng huyết áp và bệnh tim mạch (đột quỵ, bệnh tim thiếu máu cục bộ) trong cuộc sống sau này.
- Tư vấn tất cả bệnh nhân có tăng huyết áp trong thai kỳ khám chuyên khoa Nội tim mạch sau sinh 1-3 tháng để được quản lý.
Chống chỉ định dùng thuốc trong THA trong thai kỳ
Ức chế RAS bao gồm Ức chế men chuyển, Chẹn thụ thể Angiotensine II, Ức chế renin trực tiếp, và lợi tiểu kháng thụ thể Mineralocorticoid.
Phụ lục 7
TÀI LIỆU THAM KHẢO
1. American College of Obstetricians and Gynecologists (2020), ACOG Practice Bulletin: Gestational Hypertension and Preeclampsia, Number 222. Obstet Gynecol. 135(6), e237-e260.
2. American College of Obstetricians and Gynecologists (2021), ACOG Committee Opinion No. 736: Optimizing Postpartum Care. Obstet Gynecol; 131:e140.
3. Bộ Y tế (2016), Tăng huyết áp, tiền sản giật, sản giật; Hướng dẫn quốc gia về các dịch vụ chăm sóc sức khoẻ sinh sản, Nhà xuất bản Y học, tr. 112 - 115.
4. Bộ Y tế (2021), Hướng dẫn sàng lọc và điều trị dự phòng tiền sản giật, tr.2-12.
5. SOGC guideline (2014). Diagnosis, Evaluation, and Management of the Hypertensive Disoder of Pregnancy: Executive Summary. JObstet Gynaecol Can,36(5):416-438
6. Cao Ngọc Thành, Trương Quang Vinh, Nguyễn Vũ Quốc Huy, Võ Văn Đức, Trần Mạnh Linh, Võ Văn Khoa (2015). Đánh giá hiệu quả điều trị dự phòng bệnh lý tiền sản giật-sản giật bằng aspirin ở những thai phụ có nguy cơ cao. Tạp Chí Phụ Sản, 13(3), tr.47-53.
7. Trương Thị Linh Giang (2021), Bệnh lý Tiền sản giật từ lý thuyết đến thực hành, Nhà xuất bản Đại học Huế.
8. Cao Ngọc Thành và cộng sự (2015). Mô hình sàng lọc bệnh lý tiền sản giật tại thời điểm 11-13+6 tuần thai kỳ dựa vào các yếu tố nguy cơ mẹ, huyết áp động mạch trung bình, PAPP-A và siêu âm doppler động mạch tử cung. Tạp Chí Phụ Sản, 13(3), tr.38-46.
9. Cunningham G. (2021). Chapter 40: Preeclampsia syndrome, Chapter 41: Clinical Management of the Preeclampsia Syndrome. Williams Obstetrics. 26th, McGraw- Hill Education, pp.1752 - 1856.
10. Bartsch E., Medcalf K.E., Park A.L., Ray J.G. (2016). Clinical risk factors for pre- eclampsia determined in early pregnancy: systematic review and meta-analysis of large cohort studies. BMJ, i1753.
11. Cao Ngọc Thành, Nguyễn Vũ Quốc Huy (2017), Sàng lọc và điều trị dự phòng bệnh lý Tiền sản giật - Sản giật, Nhà xuất bản Đại học Huế.
12. Sotiriadis A., HernandezAndrade E., Da Silva Costa F., Ghi T, Glanc P, Khalil A., et al. (2019). ISUOG Practice Guidelines: role of ultrasound in screening for and follow-up of pre-eclampsia. Ultrasound Obstet Gynecol, 53(1), pp. 7-22.
13. Agrawal S., Cerdeira A.S., Redman C., Vatish M. (2018). Meta-Analysis and Systematic Review to Assess the Role of Soluble FMS-Like Tyrosine Kinase-1 and Placenta Growth Factor Ratio in Prediction of Preeclampsia: The SAPPHIRE Study. Hypertension, 71(2), pp. 306-316.
14. Zhao M., Zhu Z., Liu C., Zhang Z. (2017). Dual-cutoff of sFlt-1/PlGF ratio in the stratification of preeclampsia: a systematic review and meta-analysis. Arch Gynecol Obstet, 295(5), pp. 1079-1087.
15. NICE (2023), PlGF-based testing to help diagnose suspected preterm pre-eclampsia, Diagnostics guidance (DG49).
16. Bệnh viện Từ Dũ (2021). Tăng huyết áp thai kỳ. Phác đồ điều trị phụ khoa 2021. Xuất bản lần thứ 4, Bệnh viện Từ Dũ, tr. 89-103.
17. Poon L.C.Y., Shennan A., Hyett J.A., Kapur A., Hadar E., Divakar H., et al. (2019). The International Federation of Gynecology and Obstetrics initiative on pre-eclampsia: A pragmatic guide for first-trimester screening and prevention. Int J Gynecol Obstet, 145(S1), pp. 1-33.
18. FIGO (2021). A literature review and best practice advice for second and third- trimester risk stratification, monitoring, and management of pre-eclampsia. Int J Gynecol Obstet;154(1), pp. 3-31.
19. Hội tim mạch học Việt Nam (2022), Khuyến cáo chẩn đoán và điều trị tăng huyết áp; vnha.org.vn.
20. National Insitute for Health and Care Excellence (2023). Hypertension in pregnancy: diagnosis and management. NICE guideline.
21. Tita AT, Szychowski JM, Boggess K, et al (2022). Treatment for Mild Chronic Hypertension during Pregnancy. N Engl J Med; 386(19), pp.1781-1792.
22. Poon LC, Galindo A, Surbek D, Chantraine F, Stepan H, Hyett J, Tan KH, Verlohren S.( 2020), From first-trimester screening to risk stratification of evolving pre- eclampsia in second and third trimesters of pregnancy: comprehensive approach. Ultrasound Obstet Gynecol; 55, pp.5-12.
23. Steele DW, Adam GP, Saldanha IJ, et al (2023). Postpartum Home Blood Pressure Monitoring:A Systematic Review. Obstet Gynecol; 142:285.
24. Stepan H, Galindo A, Hund D, Schlembach D, Sillman J, Surbek D, Vatish M (2023). Clinical utility of sFlt-1 and PlGF in screening, prediction, diagnosis and monitoring of pre-eclampsia and fetal growth restriction. Ultrasound Obstet Gynecol; 61: 168-180.
25. Rebecca Horgan (2023). Low-dose aspirin therapy for the prevention of preeclampsia. Am J Obstet Gynecol 2023. 229(4), pp. 410-418.
26. Zeisler H., Llurba E., Chantraine F., Vatish M., Staff A.C., Sen röm M., et al. (2016). Predictive Value of the sFlt-1: PlGF Ratio in Women with Suspected Preeclampsia. N Engl J Med, 374(1), pp.13-22.
27. Zwertbroek, E. F., Groen, H., Fontanella, F., Maggio, L., Marchi, L., & Bilardo, C.M. (2021). Performance of the FMF First-Trimester Preeclampsia-Screening Algorithm in a High-Risk Population in The Netherlands. Fetal Diagnosis and Therapy, pp. 1-9.
Bạn chưa Đăng nhập thành viên.
Đây là tiện ích dành cho tài khoản thành viên. Vui lòng Đăng nhập để xem chi tiết. Nếu chưa có tài khoản, vui lòng Đăng ký tại đây!
Bạn chưa Đăng nhập thành viên.
Đây là tiện ích dành cho tài khoản thành viên. Vui lòng Đăng nhập để xem chi tiết. Nếu chưa có tài khoản, vui lòng Đăng ký tại đây!
 Quyết định 1154/QĐ-BYT PDF (Bản có dấu đỏ)
Quyết định 1154/QĐ-BYT PDF (Bản có dấu đỏ) Quyết định 1154/QĐ-BYT DOC (Bản Word)
Quyết định 1154/QĐ-BYT DOC (Bản Word)